
第14号 2017.03
院長のとっておきの話
見られる 見える ということ
見られるということ

人は情報の80%以上を視覚に頼っています。「目は口ほどにものを いう」とはよく言いますが、目力(ガンリキもしくはメヂカラ)は重要です。
公園に目玉の玩具(ニコダマといって、本当の目玉のように相互に連動して瞬きします)を取り付けると、ゴミ箱がきれいに利用されるようです。なかなかの目力です。
かつてS市立病院の病院長は、全国の病院に先駆けて、いち早く電子カルテシステムを導入し、積極的に他施設からの視察を受け入れていました。視察者が来ると、病棟は綺麗にしておかないと恥ずかしいし(病院は相当老朽化していましたが)、スタッフはあいさつも説明もしないといけない。こんなに教育宣伝効果の高いものはない、とおっしゃっていました。
人は見られているということを意識すると行動が変わります。
見える化
トヨタの「カイゼン」は、すでに万国共通語になっています。カイゼンの基礎になっているのが「カンバン方式」であり「見える化」です。
通常は、リスクを回避するために在庫などに安全・余裕をもたせます。しかし、トヨタはこれを最小限にし、問題が発生すると誰の目にも明らかになるようにしました。あえて潜在的な問題を白日のもとにあぶり出し、なぜそんなことになったのか、どうすれば本質的な問題解決ができるのかをとことん考えました。『なぜ』を5回繰り返すといいます。これを徹底することで、とことん考え、カイゼンするマインドを定着させていきました。
医療に求められる「見える化」
医療には2つの「見える化」が求められています。一つは、トヨタで徹底されているカイゼンのための「見える化」です。もう一つは、すこし難しい言葉になりますが、医療者と患者さんの情報の非対称性を解消するための「見える化(見られるということ)」です。
医療は専門性の高いサービスであり、かつ患者さんの身体に影響を及ぼすリスクを伴うサービスです。本来ならば、サービスを受ける側が様々な情報を得て自らの意志で選択すべきですが、他にどのような選択肢があるのか、それぞれにどのようなリスクと可能性があるのかなどについて理解と納得が不十分なまま、医療機関や医療者に任せざるをえないとすれば、患者さんにとって不本意なことになります。
医療事故が隠蔽されるというのもこの情報の非対称性が大きな原因の一つとなっています。情報を共有・理解することで全体の利益を最大化することができるのです。
Oasis Mediacalの見える化
「Oasis Heart」の発行は、この情報の非対称性を少しでも解消するための試みです。
現在、大病院の多くは、病院の医療の質や診療実績を示す情報をホームページなどで開示することを義務付けられています。
クリニックレベルではまだほとんどありませんが、Oasis Medicalでは、医療サービスの質を評価する指標を特定しオープンにしていきます。2つの「見える化」を進め、見られることで「カイゼン」を進めていきたいと考えています。
(田端駅前クリニック 院長 青木 竜弥)
「患者さんセミナー」やってます!
新橋・田端両クリニックで共催オープンです。広くご参加を
Oasis Medicalでは、「Oasis Heart」の刊行(2016・01)に続き、2016年3月から、東京新橋透析クリニックと田端駅前クリニックにて、「患者さんセミナー」を開催してきました。
当法人の医療スタッフ(看護師、臨床工学技士、管理栄養士)が、透析医療や日常生活などの基本的な知識や情報提供を行っています。これまでの開催内容は下記の通りです。

2016年の実績
3月26日
透析の水1(東京新橋透析クリニック)
4月23日
災害対策(東京新橋透析クリニック)
5月21日
透析の水2(東京新橋透析クリニック
6月4日
自分で行うフットケア(東京新橋透析クリニック)
6月18日
透析食の基礎から外食への応用1( 東京新橋透析クリニック)
8月27日
透析食の基礎から外食への応用2 (田端駅前クリニック)
10月29日
血管をトリートメントする(田端駅前クリニック)
11月19日
冬が来る、感染症に気をつけましょう(田端駅前クリニック)12月17日薬・ちゃんと飲めていますか?(田端駅前クリニック)
2017年の予定
4月から毎月セミナーを開催する予定で、4月22日(土)の開催を予定しています。今後の予定は決まり次第「Oasis Heart」やホームページなどでお知らせいたしますのでご参加ください。

「患者さんセミナー」のひとコマ
満員御礼とはいきませんが、ご家族で参加くださった患者さんもいます。U-streamで全世界にLive配信をしたこともあります。患者さんの疑問を直接お聞きすることを大切にしていきたいと思っていますので、これからも地道に継続していきます。
当法人の患者さんに限定せずオープンにしていますので、広くみなさんのご参加をお待ちしています。本号では、これまでのセミナーの中から、みなさんの関心の高い食生活と服薬についてのセミナーをご紹介します。
透析食の基礎から外食への応用1
食べたいものおいしいものを楽しく食べられるように工夫をしましょう(講師 管理栄養士J.T)
みなさん、食事療法にはあまりいいイメージがないのではありませんか。
食事療法は、食事制限でもあり、不味い! 味がない! めんどうくさい! 好きな物は食べられない! などなど…
はっきり言ってやりたくない!!!!、という方が多のではないでしょうか。
しかし、透析をしている、していないにかかわらず、その人にとって必要な食事の量はおよそ決まっています。すべての方が食べ物の足し算引き算をしながら好きなものを食べる工夫を必要としているのです。家計のやりくりと似たようなもので、先にたくさん使ったら、あとで我慢が必要になります。ただ、食べ物には金額のようにはっきりした目安がないので管理が難しいのかもしれません。
なぜ、食事療法をしなければならないのか?
一番の目的は合併症の予防です。
腎臓の働きを、週12時間の透析治療ですべて代替することはできません。食事療法と透析治療を合わせて行うことで体の中のバランスを保てるように調整します。
合併症には、①長期間の高リン血症によって引き起こされる動脈硬化、②水が多い場合に起こりやすい透析中の血圧低下、③エネルギー不足に起因する筋肉減少・栄養失調、などがあります。これらの合併症を予防するために、食事療法が大切になるのです。
今日は、食事の5つのポイントについてお話ししましょう。
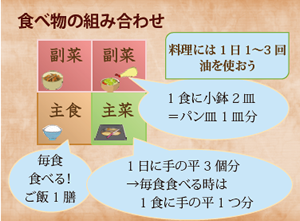
①エネルギーを十分にとる。バランスよく組み合わせた中に主食(ご飯、パン、麺類など)と油でエネルギーを十分にとります。おかずを食べ過ぎたり、主食が少量しかないと、身体を動かすエネルギーが不足してその結果、筋肉が壊れていきます。毎食しっかり一膳食べましょう。②塩分を控える栄養維持のためには、しっかり食べてほしいのですが、肉や魚を増やすと体重が増加するという方が多くいます。しかし、実は、透析間の体重増加は、水と塩なのです。
おかずが増えれば、調味料も多くなり、今までの味付けで量を倍に増やせば塩分も倍になります。その分、味を薄くする工夫が必要です。漬物や佃煮・味噌汁やスープ、ハムやさつま揚げなどの食品は塩分が多いので減らすようにします。また、残念なことに味覚は年齢とともに鈍感になります。
自分の味覚で薄味というものでも、味付けが濃くなっている場合が多々ありますのでご注意ください。
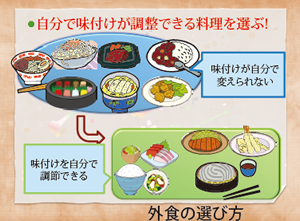
体重が増えてしまうから食事を減らすというのは間違いです。食塩を減らす工夫をしましょう。まずは、薄味がおいしいと思えるように慣れていくことが必要です。そのための工夫として、①料理の香り・辛味・酸味を活用し、油でコクを加える、②煮物や野菜炒めなどはだしを活用する、③外食する時は、主食に味がついていない定食や自分で味付けができるものを選ぶようにしましょう。
暑い季節の注意点
夏場に気をつけていただきたいメニューは、冷たいめんやカレーライスです。麺そのものに塩分が多く、麺つゆも塩分がしっかり入っています。つけ麺だからと安心せず、麺の1/3だけつゆにつけるようにしましょう。また、冷やし中華はたれを上からかけず、ざるそばのようにして食べます。カレーはルーに塩分がたっぷりです。トロトロのルーを少なくして、ご飯にカレーの具を乗せて食べる気持ちです。
天ぷらやトンカツの定食はおすすめメニューです。調味料の使い方を自分で調節しましょう。野菜も自分でドレッシングをかけるタイプのものを選びます。
塩分を摂ればのどが渇き、水分を摂ります。そして、水分を多く摂れば、次に塩分が欲しくなります。体調を維持して元気に過ごすためには塩分を控えてしっかり食べる!③カリウムを摂り過ぎない、④リンを溜め込まない次はカリウムとリンを区別します。これらはすべての食べ物にどちらも含まれます。カリウムは「野菜・海草・果物・芋」、料理で言えば副菜に多く、リンは「肉・魚・卵・大豆製品・乳製品」、料理にすると主菜やデザートに多く含まれます。リンの場合は、加工食品・冷凍食品・ジュースなどに多く含まれますのでおかずを減らす前に、これらの食品を毎日何回も食べてないか確認してみましょう。⑤水分は適量にする透析間の体重増加のほとんどは水分です。水分を多く含む料理は1日1回までにし、これらを食べた時は飲み物を減らしておきましょう。夏はさっぱりした料理を好むようになりますが、サッパリして喉越しが良いものは水が多いので気をつけて下さい。
歯は大切にしましょう。
歯が悪くなると軟らかい物を好みます。やわらかご飯は水分が多く、水分管理からみても、歯を大切にしてください。入れ歯になると、味が分かりにくくなり薄味のつもりが濃くなることもありますので、いつもお口の中を清潔にしておきましょう。
最後に、復習です。
市販の弁当は、一般に味付けが濃くできています。塩分対策として、漬物を食べない/付属調味料を使わない/次の食事で塩分を控えるなどの工夫ができるようになると上級者といえそうです。お弁当やお惣菜も外食と同様に自分で最終的な味付けができるものを選ぶようにしましょう。
量の目安は、主食は毎食ご飯一膳、主菜は1日に手の平3個分、副菜毎食小鉢2つか、パン皿1つ分です。油を使わないとエネルギーや料理のコクなどが不足しますので、1日1~3回使うようにしましょう。そして、透析前は食事を抜かずにしっかりと食べましょう。
薬、ちゃんと飲めていますか?
いつも飲んでる薬、その特性と効果を知って、しっかり役立てましょう(講師 看護師T.M)
忘年会、新年会シーズンを控えた時期で、飲み会、食事会の時の服薬のコツなどをお伝えしました。職場では、これから歓送迎会のシーズンを迎え、みんなで外食する機会が増えると思いますので、ぜひ参考にしてください。
なぜ、薬を飲むのか
透析に関連する主な薬の役割です。
- 透析だけでは補いきれない部分を調整する
電解質の調整(リン・カリウムの薬)、血圧の調整 - 透析では代用できないことを補う
カルシウムの吸収を助ける、貧血を改善させる - 透析や食事制限に伴う合併症を予防する
下剤や下肢つり予防
骨・ミネラル代謝異常とは?
腎不全になると、リンが排泄されなくなること、ビタミンDが活性化されなくなることで、カルシウムの吸収が減り、副甲状腺ホルモン(PTH)の分泌が増加します。
この結果、骨が脆くなったり、本来の場所ではないところにカルシウムが沈着し悪さをします。血管内に沈着すると、血管が硬くもろくなり、血行を妨げます(動脈硬化など)。また神経の通り道に沈着すると、神経を圧迫し、痛み、麻痺などの原因になります。
しかも厄介なことに、これらはかなり進行するまで症状が現れません。日頃の生活習慣の改善と、きちんと服薬することで予防していくことが重要です。
リン吸着薬
腸管でリンとくっついて、リンを排泄する薬です。
したがって食直後・食直前など、食事と連動して飲まないと効果がありません。外食時に忘れやすいので注意しましょう。また、食事に限らず、なにか食べる時、おやつや夜食なども、リンが高い食品が多いので服薬しましょう。噛み砕くタイプの薬は、よく噛み砕いて(約10回くらい)服用します。
飲み忘れたからといって、あとから飲んでも効果がありません。飲み忘れたら次回食べる時のためにとっておきましょう。飲み会など長時間にわたって食事が続くときは、食事の間何回かに分けて服用します。食事内容や量を考慮して服用量を調整できれば、さらに効果的です。
PTHの分泌を抑制する薬
リンが増えると、カルシウム(Ca)の吸収が抑制され、副甲状腺ホルモン(PTH:骨を壊して、新しく骨を作る)がたくさん分泌されます。腸管からのCaの再吸収を促進しPTHの分泌を抑制する薬がロカルトロール・ワンアルファです。
この薬は脂溶性なので食後に飲みましょう。これも飲み忘れたら次回の食後に回します。
カリウムを排泄する薬
カリウムの濃度が高くなると心臓に悪い影響を及ぼします。まずは食事のカリウムを制限することが基本です。それでもカリウム濃度が高くなる場合は、大腸でカリウムと結びつき排泄するカリウム抑制剤を服用します。この薬は、下剤やリン吸着剤などと一緒に飲むと効果が落ちてしまいますので、他の薬とは間隔をあけて食後30分から2時間くらいの間で飲むようにします。
血圧を下げる薬
最後に降圧剤です。塩分・水分の取りすぎやホルモンのアンバランスで血圧が上がりやすくなります。まず、日常生活の中で、朝起きた時や寝る前など、決まった時間に血圧を測り、その変化をチェッックしましょう。血圧を調整する薬は様々ですが、指示された時間や飲み方をしっかり守ることが大切です。
他の病院や薬局で薬をもらうときは、透析を受けていることを必ず伝えてください。市販薬やサプリメントも、注意しなければいけない薬があります。
必ず薬剤師や医師に相談しましょう。
透析時間について思うこと
導入以来初の同窓会参加!
先日、高校の同窓会に参加しました。透析導入以来、初めての参加でした。卒業から40年、「もうすぐ還暦!」と称した集まりでした。そう、みんなもう60歳を目前にしているのです(当たり前ですね!同級生ですから)。いろいろ身体に変調を来してきていること等々話に出ましたが、社会人になって直ぐ、それ以来、腎臓病・透析と「付き合ってきた」私にとっては、何か新鮮な感じすら受けてしまいました。
40年近くの時を経ても、あの時と変わらず直ぐに打ち解け合えるのは、同級生ならではだと思いました(それぞれ風貌には、それぞれの変化を来していますが?!)。その間、ずっと透析をしてきたかと思うと、その長さを改めて実感するとともに、こうして参加できることが嬉しかった、感謝です。ただ、3名の同級生が故人となっていたことは、極めて残念でした。
さて、透析、十人十色ですね。
透析療法と一言で言っても、現在ではいろいろな方法・選択肢がありますよね。また、同窓会に戻ってしまいますが、「透析」って聞いたことはあるけど、その治療内容については、まだまだそんなに認識されていなことも実感しました。「血液、入れ替えてるんだろ?!」なんて・・・少々、講義してしまいました(@@;)
ご存じの通り、透析療法は、大きく血液透析と腹膜透析に分けられます。私は血液透析を選択し、ずっとそれを続けてきましたから(と言うか、私が導入したときには、持続的に行える腹膜透析-CAPDは、まだ治療法としてはありませんでしたので)、血液透析における治療選択、工夫について、少し触れてみたいと思います。
血液透析を行うためには、人工腎臓(ダイアライザー)が不可欠ですね。そして、どのようなダイアライザーを使用し、どのくらいの頻度で、どのくらいの時間治療を行うか? を決めます。
とても大切な透析時間

ここでも、何回か触れてきましたが、私はその中でも、透析時間が重要だと考えています。つまり、現在の透析治療レベルでも、「時間」というファクターは欠かせない!と思います(勿論、今では連日透析や在宅透析など頻回透析が可能ですが、またそれは別の機会に)。
私の現在の透析パターンは、月・水曜日5.5時間、金曜日5時間、週16時間の透析時間です。長時間透析を推奨される透析医療関係者のみなさんからすれば、全然足りない!長時間透析とは言えない!と、きっと即断されるでしょう。田端でお世話になっているときは、6時間×3回でさせてもらっていましたが。現在は、減っているのは事実ですね。現在の透析施設と自身の仕事の関係で、最大確保できている時間です。
私が長時間透析を選択したわけ
「患者のQOL(生活の質)の向上」とよく言われます。ある意味、これだけ治療に拘束されていることが、QOLの向上に繋がるのだろうか?という一面もあります。が、透析治療は、「終生の治療」という一面もあります。長期に考えた時、1回1回の透析時間が影響してくると実感します。
そもそも、私が現在も長時間(日本の平均透析時間に比して)の透析を選択しているのは何故なのか?前述のように、長時間拘束されて、ある意味苦痛なのに。
一つには、私が透析導入した頃は(1982年)、今ほどダイアライザーの性能は高くなく、周辺機器・方法を含めて透析効率は高くなく、時間で「稼ぐ」しかなかったという側面もあります。導入時は6時間から始めましたし、透析時間の大切さを感覚的に教えられ、それが身について「当たり前」なっていることもあります。
ある時期、透析導入から5年後くらいでしょうか、透析室のスタッフから「もう、ダイアライザーの性能も良くなってきたから、透析時間を短くしていっても大丈夫!」と言われ、5時間、4時間半、4時間と短時間透析に移行していった時期もありました。ちょうどその頃は、仕事の関係もあって、自身もそれを受け入れていっていました。確かに、拘束される時間の短さは「楽」に感じていましたが、透析後の倦怠感や不眠に悩まされるようになりました。ちょうど、その時、診療報酬改定で、透析時間による点数設定がなくなった時でした。医学的根拠ではなく、別の意味で治療内容が変更されていたことに、大きな疑問を感じました。
今、関係の学会でも長時間透析の有効性が発表されています。私も、多くの患者さんと接してきて、その重要性を実感し、透析時間を長くすることに努めています。施設の関係、仕事の関係、様々な要因はあるでしょうが、十分な透析こそ、トータルで「自身のQOLの向上」に繋がると私は考えます。
現在通院している施設でも、私より後に来て、先に帰られる患者さんが多くおられます(ほとんどですが)、とても残念に思います。そして、何よりも「もったいない!」
あくまで私の治療経験からの私見ですが、医学的根拠は院長先生はじめ多くの透析医が示しておられます。(山咲 謙)
編集部から
もうすぐ4月、新年度が目の前に迫ってのお届けになってしまいました。桜の花も咲き始めているかもしれませんね。
3月・4月は、異動の季節でもあります。当院にも、転勤のためのお問い合わせがあります。透析患者さんは、住居や学校など転勤先での様々な生活環境の整備に加え、何よりも透析施設を確保しなければいけませんので大変です。各医療機関のホームページや透析施設の検索サイトなどで確認したり、臨時透析を体験されるのもよいのではないでしょうか。(D.S)
Oasis Heart 編集部
医療法人社団Oasis Medical 内
〒114-0014 東京都北区田端1-21-8NSK ビル4F
TEL03-3823-9060 FAX03-3823-9061
東京での夜間透析、臨時(旅行等)透析はアクセスのよい
東京新橋透析クリニック
(03-6274-6320 www.toseki.tokyo)
田端駅前クリニック
(03-3823-9060 www.tbt-toseki.jp)
